L’ideatore di questo nuovo metodo è il Direttore Sanitario dell’ASL Roma 6 Vincenzo La Regina.
Negli ultimi decenni, si è assistito a un aumento della specializzazione e della sottospecializzazione in ambito medico al fine di fornire una maggiore competenza nel trattamento di malattie e condizioni specifiche e complesse [14].
Questo ha comportato “la pervasione della tecnica nella medicina, depotenziando tantissimo gli aspetti simbolico-relazionali nel rapporto medico – paziente” [15].
Sebbene questi sviluppi medici abbiano migliorato l’assistenza ai pazienti, come sicurezza, efficacia ed efficienza, essi comportano nuovi problemi. L’automatizzazione e la standardizzazione dell’assistenza e la frammentazione dei percorsi di lavoro e di cura, spesso legati al razionamento del tempo e del personale, possono portare a una disumanizzazione e spersonalizzazione dell’assistenza [16]. C’è il rischio di trattare il paziente come un “gruppo di sintomi” piuttosto che come un essere umano con esigenze individuali [17].
La definizione di salute
Molto prima che tutto questo fosse evidente, l’Organizzazione Mondiale della Sanità (OMS) nel 1948 ha rivoluzionato il modo in cui la salute è percepita e valutata, sottolineando le implicazioni per la salute pubblica, la politica sanitaria e la pratica medica, affermando che “la salute è uno stato di completo benessere fisico, mentale e sociale e non soltanto assenza di malattia o infermità” [1]. Questa prospettiva ha spostato il focus dalla sola cura delle malattie al benessere globale della persona.
Parallelamente, i sistemi sanitari europei stanno affrontando sfide comuni come la transizione demografica ed epidemiologica, i fenomeni migratori interni ed esterni alle nazioni, la crescente urbanizzazione, l’aumento dei costi dell’assistenza sanitaria, la debolezza dei sistemi di prevenzione e di cure primarie. Problemi a cui nessun Paese europeo può dirsi immune. Le trasformazioni stanno avvenendo contemporaneamente e rapidamente: e la risposta non può ridursi ad un (peraltro improbabile) aumento della spesa sanitaria.
I sistemi capaci di fronteggiare questa situazione saranno, infatti, solo quelli in grado di riprogrammare i propri servizi nell’ottica della sostenibilità.
Parte irrinunciabile della sostenibilità, e soluzione di diversi nodi critici come il burn out, le aggressioni, la sfiducia reciproca medico-paziente, è l’umanizzazione delle cure. Se la medicina guarda oltre la semplice cura delle malattie per abbracciare il benessere complessivo della persona, risulta fondamentale comprendere e valorizzare le storie individuali. Per questo è necessario coinvolgersi emotivamente con le storie e le lotte individuali per accedere, fornire e mantenere la salute
Questo articolo propone il modello del “Triangolo della Salute” partendo da una nuova visione di salute coerente con un “Nuovo Umanesimo della Salute”.
Cos’è il Triangolo della Salute ©
È un modello avviare una rivoluzione culturale e filosofica in sanità, fondata sul concetto di “Nuovo Umanesimo della Salute” che ponga la dignità e l’unicità dell’essere umano sofferente al centro di ogni riflessione e pratica.
Un futuro in cui la salute non sia solo assenza di malattia, ma uno stato di benessere completo che abbraccia le dimensioni fisica, mentale, sociale e spirituale dell’individuo. Questa visione richiede un cambiamento di paradigma, dove l’assistenza sanitaria diventa un sistema comunitario-centrico, che integra la prospettiva clinica con quella organizzativa e gestionale per rispondere in modo efficace e umano alle esigenze di ogni persona.
Livelli Essenziali di Assistenza e Umanizzazione (LEAU)
L’elemento distintivo di questa visione è l’adozione di un modello di cura che non solo rispetti i principi di sostenibilità e universalità, ma che ponga al centro la dignità e i valori della persona assistita. Il concetto dei “Livelli Essenziali di Assistenza e Umanizzazione” (LEAU) rappresenta il fulcro di questa trasformazione, aspirando a creare un sistema che promuova non solo l’efficacia clinica, ma anche il rispetto, la comprensione e l’empatia nei confronti dei pazienti nei percorsi clinico- diagnostici, nelle procedure operative, nei progetti scientifici e culturali.
Il ruolo delle neuroscienze applicate alla leadership
In questa visione, il ruolo delle neuroscienze applicate alla leadership è cruciale per educare una nuova generazione di operatori della salute, capaci di navigare le complessità del mondo moderno con competenze etiche e comportamentali. La neuroleadership offre strumenti per migliorare la collaborazione, l’innovazione e l’efficacia delle organizzazioni sanitarie, creando ambienti in cui ogni membro del team si senta valorizzato e coinvolto nel processo di cura.
Come funziona il Triangolo della Salute ©
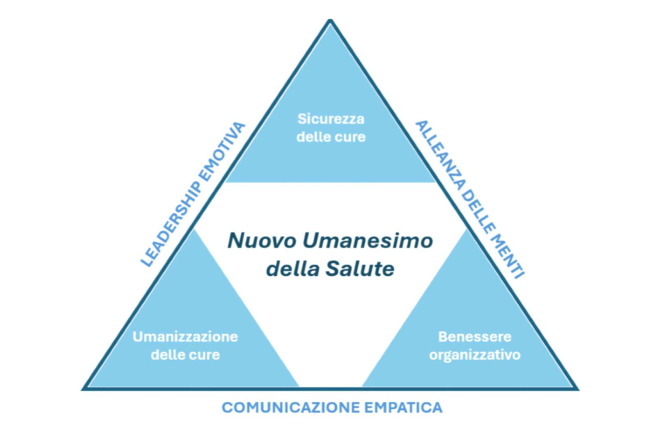
I lati rappresentano gli strumenti: la Comunicazione empatica, l’Alleanza delle menti e la Leadership emotiva; gli angoli rappresentano gli obiettivi: Sicurezza delle cure, Umanizzazione delle cure e Benessere organizzativo.
Il “Triangolo della Salute” vuole rappresentare anche in modo inequivocabile l’interdipendenza tra l’umanizzazione delle cure e il benessere organizzativo.
Ridefinisce l’idea di cura come un atto profondamente umano, che integra conoscenze scientifiche e saggezza filosofica per costruire un futuro in cui la salute sia un diritto universale e una responsabilità condivisa. La nostra missione è di trasformare la concezione stessa della salute, rendendola un pilastro fondamentale di una società più giusta e sostenibile.
Vincenzo La Regina, Direttore Sanitario ASL Roma 6 e creatore del concetto di “Triangolo della Salute ©”
Bibliografia
1. OMS. (1948). “Costituzione dell’Organizzazione Mondiale della Sanità.”
14. Langdon LO, Toskes PP, Kimball HRM. The American Board of Internal Medicine Task Force sulla medicina interna di sottospecialità. Ruoli futuri e formazione dei sottospecialisti di medicina interna. Ann Intern Med. 1996;124:686–91.
15. Institute of Medicine (Stati Uniti) Committee on Quality of Health Care in America. Crossing the quality chasm: a new health system for the 21st century (Attraversare il baratro della qualità: un nuovo sistema sanitario per il XXI secolo). National Academies Press (Stati Uniti), Washington, DC (2001).
16. Behruzi R, Hatem M, Goulet L, Fraser WD. Percezione dell’umanizzazione della nascita in un ospedale altamente specializzato: pensiamo diversamente. Health Care Women Int. 2014;35:127–48.
17. Borbasi S, Galvin KT, Adams T, Todres L, Farrelly B. Dimostrazione dell’utilità di un quadro teorico per l’umanizzazione dell’assistenza con riferimento a un servizio di assistenza residenziale per anziani in Australia. J Clin Nurs. 2012;22:881–9.